Wirus małpiej ospy to infekcja wirusowa wywoływana przez wirusa małpiej ospy (MPXV).Wirus ten rozprzestrzenia się głównie poprzez kontakt z zakażonym materiałem i przenoszenie przez drogi oddechowe.Wirus ospy małp może powodować zakażenie u ludzi, co jest rzadką chorobą występującą głównie endemicznie w Afryce.Tutaj znajdziesz więcej informacji na temat wirusa ospy małpiej.
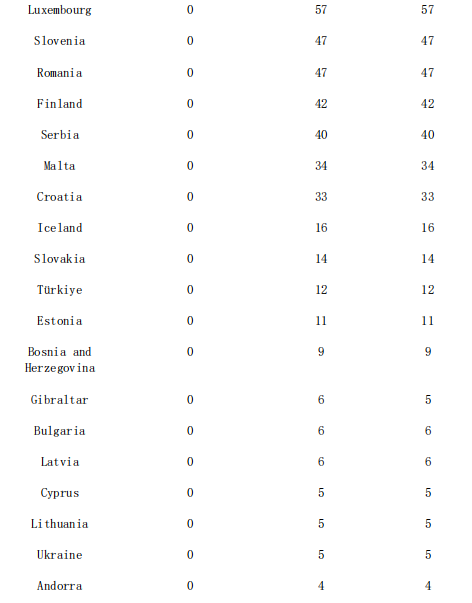
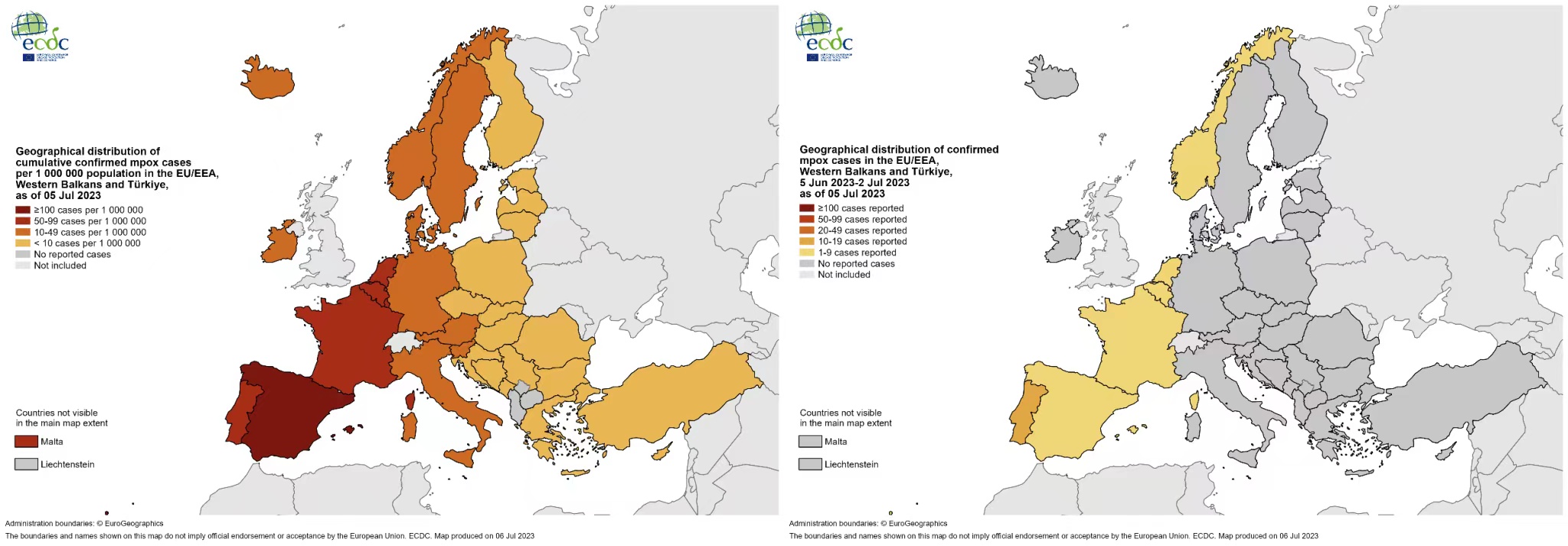
Częstość występowania ospy małpiej w różnych krajach:
Wspólne Biuro Regionalne ECDC i WHO na Europę Biuletyn nadzoru Mpox (europa.eu)
Podsumowanie nadzoru
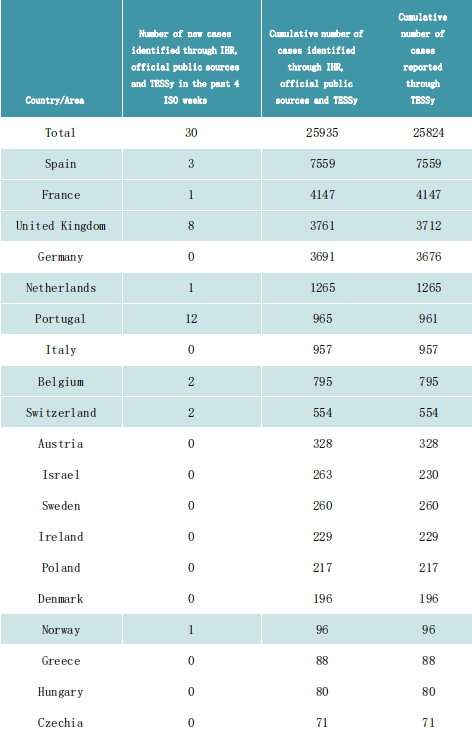
W sumie do godziny 14:00 6 lipca 2023 r. za pomocą mechanizmów IHR, oficjalnych źródeł publicznych i TESSy zidentyfikowano 25 935 przypadków mpox (wcześniej zwanej ospą małpią) w 45 krajach i obszarach w całym Regionie Europejskim.W ciągu ostatnich 4 tygodni zidentyfikowano 30 przypadków mpox w 8 krajach i obszarach.
Dane oparte na przypadkach zgłoszono do ECDC i Biura Regionalnego WHO na Europę za pośrednictwem Europejskiego Systemu Nadzoru (TESSy) dotyczące 25 824 przypadków z 41 krajów i obszarów do godziny 10:00 w dniu 6 lipca 2023 r.
Spośród 25 824 przypadków zgłoszonych w TESSy 25 646 zostało potwierdzonych laboratoryjnie.Ponadto, jeśli sekwencjonowanie było dostępne, potwierdzono, że 489 należy do Kladu II, wcześniej znanego jako klad Afryki Zachodniej.Najstarszy znany przypadek ma datę 7 marca 2022 r. i został zidentyfikowany w drodze retrospektywnych badań pozostałości próbki.Najwcześniejszą datę wystąpienia objawów podano 17 kwietnia 2022 r.
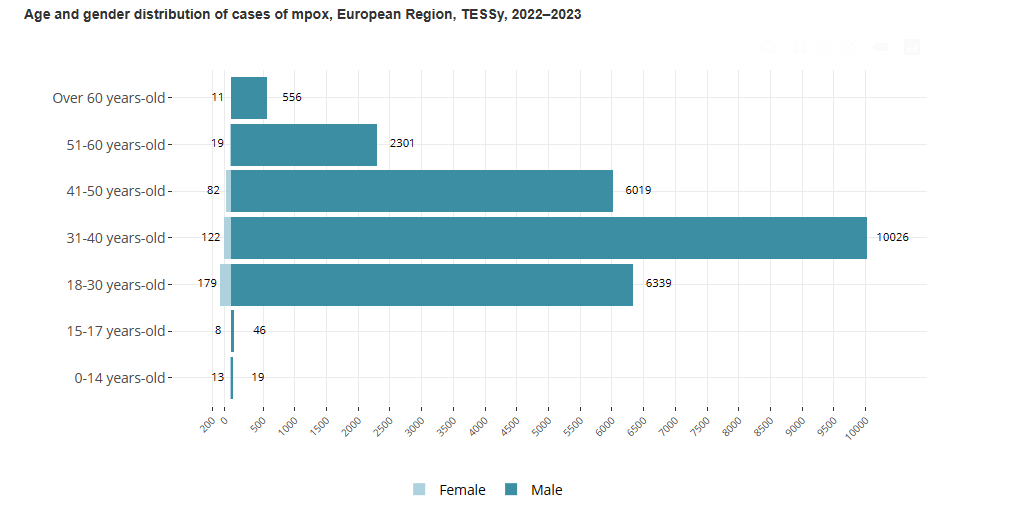
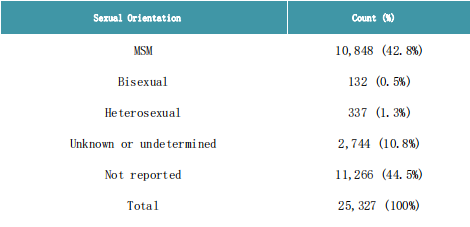
Większość przypadków dotyczyła osób w wieku od 31 do 40 lat (10 167/25 794 – 39%) i mężczyzn (25 327/25 761 – 98%).Spośród 11 317 przypadków mężczyzn o znanej orientacji seksualnej 96% określiło się jako mężczyźni uprawiający seks z mężczyznami.Wśród przypadków, w których stwierdzono zakażenie wirusem HIV, 38% (4064/10675) było nosicielami wirusa HIV.W większości przypadków występowała wysypka (15 358/16 087 – 96%) i objawy ogólnoustrojowe, takie jak gorączka, zmęczenie, ból mięśni, dreszcze lub ból głowy (10 921/16 087 – 68%).Hospitalizowanych było 789 przypadków (6%), z czego 275 przypadków wymagało opieki klinicznej.Osiem przypadków przyjęto na oddział intensywnej terapii, a siedem przypadków mpoxu zmarło.
Do chwili obecnej WHO i ECDC zostały poinformowane o pięciu przypadkach narażenia zawodowego.W czterech przypadkach narażenia zawodowego pracownicy służby zdrowia nosili zalecany sprzęt ochrony osobistej, ale podczas pobierania próbek byli narażeni na kontakt z płynami ustrojowymi.Piąty przypadek nie nosił środków ochrony osobistej.Tymczasowe wytyczne WHO dotyczące postępowania klinicznego oraz zapobiegania zakażeniom i kontroli mpox pozostają ważne i są dostępne pod adresem https://apps.who.int/iris/handle/10665/355798.
Podsumowanie liczby przypadków mpox zidentyfikowanych za pomocą mechanizmów IHR i oficjalnych źródeł publicznych i zgłoszonych do TESSy, Region Europejski, 2022–2023
Kraje i obszary zgłaszające nowe przypadki w ciągu ostatnich 4 tygodni ISO są zaznaczone na niebiesko.
Podsumowanie zgłoszonych orientacji seksualnych wśród mężczyzn chorych na mnox, region europejski, TESSy, 2022–2023
Orientację seksualną w TESSy definiuje się według następujących, niewykluczających się wzajemnie kategorii:
- Heteroseksualny
- MSM = MSM/mężczyzna homo lub biseksualny
- Kobiety uprawiające seks z kobietami
- Biseksualny
- Inny
- Nieznane lub nieokreślone
Orientacja seksualna niekoniecznie jest reprezentatywna dla płci osoby, z którą dany przypadek uprawiał seks w ciągu ostatnich 21 dni, ani nie oznacza kontaktu seksualnego ani przeniesienia płciowego.
Podsumowujemy tutaj orientację seksualną, z którą utożsamiali się mężczyźni.
Przenoszenie
Do przeniesienia mpoksu z osoby na osobę może dojść w wyniku bezpośredniego kontaktu z zakaźną skórą lub innymi zmianami, np. w jamie ustnej lub na narządach płciowych;obejmuje to kontakt, który jest
- twarzą w twarz (rozmowa lub oddychanie)
- skóra do skóry (dotykanie lub seks waginalny/analny)
- usta-usta (całowanie)
- kontakt usta-skóra (seks oralny lub całowanie skóry)
- kropelki z dróg oddechowych lub aerozole o krótkim zasięgu w wyniku długotrwałego bliskiego kontaktu
Następnie wirus przedostaje się do organizmu przez uszkodzoną skórę, powierzchnie błon śluzowych (np. jamy ustnej, gardła, oczu, narządów płciowych, odbytu i odbytu) lub przez drogi oddechowe.Mpox może przenosić się na innych członków gospodarstwa domowego i partnerów seksualnych.Większe ryzyko występuje u osób mających wielu partnerów seksualnych.
Przenoszenie mpoxu ze zwierzęcia na człowieka następuje z zakażonych zwierząt na ludzi w wyniku ukąszeń lub zadrapań lub podczas czynności takich jak polowanie, skórowanie, łapanie w pułapki, gotowanie, zabawa zwłokami lub jedzenie zwierząt.Stopień rozpowszechnienia wirusa w populacjach zwierząt nie jest do końca znany i trwają dalsze badania.
Ludzie mogą zarazić się mpoxem przez zanieczyszczone przedmioty, takie jak odzież lub pościel, w wyniku zranienia ostrymi narzędziami w służbie zdrowia lub w miejscach publicznych, takich jak salony tatuażu.
Symptomy i objawy
Mpox powoduje oznaki i objawy, które zwykle pojawiają się w ciągu tygodnia, ale mogą wystąpić 1–21 dni po ekspozycji.Objawy trwają zwykle 2–4 tygodnie, ale mogą utrzymywać się dłużej u osób z osłabionym układem odpornościowym.
Typowe objawy mpox to:
- wysypka
- gorączka
- ból gardła
- ból głowy
- bóle mięśni
- ból pleców
- niski poziom energii
- powiększone węzły chłonne.
U niektórych osób pierwszym objawem mpoxu jest wysypka, podczas gdy u innych mogą wystąpić najpierw inne objawy.
Wysypka zaczyna się jako płaska rana, która rozwija się w pęcherz wypełniony płynem i może swędzić lub boleć.W miarę gojenia się wysypki zmiany wysychają, tworzą się strupy i odpadają.
Niektórzy ludzie mogą mieć jedną lub kilka zmian skórnych, a inni setki lub więcej.Mogą pojawić się w dowolnym miejscu na ciele, np.:
- dłonie i podeszwy stóp
- twarz, usta i gardło
- pachwiny i okolice narządów płciowych
- odbyt.
U niektórych osób występuje również bolesny obrzęk odbytnicy lub ból i trudności podczas oddawania moczu.
Osoby chore na mpox są zakaźne i mogą przenosić chorobę na inne osoby, dopóki wszystkie rany się nie zagoją i nie utworzy się nowa warstwa skóry.
Dzieci, osoby w ciąży i osoby ze słabym układem odpornościowym są narażone na ryzyko powikłań związanych z mpoksem.
Zazwyczaj w przypadku mpoxu jako pierwsze pojawiają się gorączka, bóle mięśni i ból gardła.Wysypka mpox zaczyna się na twarzy i rozprzestrzenia się po całym ciele, sięgając do dłoni i podeszew stóp i rozwija się etapami w ciągu 2-4 tygodni – plamki, grudki, pęcherzyki, krosty.Zmiany zapadają się w środku, po czym pokrywają się strupem.Następnie opadają strupy. Limfadenopatia (obrzęk węzłów chłonnych) jest klasyczną cechą mpox.Niektóre osoby mogą zostać zakażone bez wystąpienia jakichkolwiek objawów.
W kontekście globalnej epidemii mpoxu, która rozpoczęła się w 2022 r. (spowodowanej głównie przez wirus Clade IIb), u niektórych osób choroba zaczyna się inaczej.W nieco ponad połowie przypadków wysypka może pojawić się przed innymi objawami lub w tym samym czasie i nie zawsze rozprzestrzenia się na całe ciało.Pierwsza zmiana może znajdować się w pachwinie, odbycie lub w jamie ustnej lub wokół niej.
Osoby chore na mpox mogą poważnie zachorować.Na przykład skóra może zostać zakażona bakteriami, co prowadzi do ropni lub poważnych uszkodzeń skóry.Inne powikłania obejmują zapalenie płuc, infekcję rogówki z utratą wzroku;ból lub trudności w połykaniu, wymioty i biegunka powodujące poważne odwodnienie lub niedożywienie;posocznica (zakażenie krwi z rozległą reakcją zapalną w organizmie), zapalenie mózgu (zapalenie mózgu), serca (zapalenie mięśnia sercowego), odbytnicy (zapalenie odbytnicy), narządów płciowych (zapalenie żołędzi) lub dróg moczowych (zapalenie cewki moczowej) lub śmierć.Osoby z obniżoną odpornością spowodowaną przyjmowaniem leków lub stanami chorobowymi są obarczone większym ryzykiem poważnej choroby i śmierci z powodu mpoxu.U osób żyjących z wirusem HIV, który nie jest dobrze kontrolowany lub leczony, częściej rozwija się ciężka choroba.
 Choroby przenoszone drogą płciową
Choroby przenoszone drogą płciową
Choroba zakaźna
Wirus ospy małp
Diagnoza
Rozpoznanie mpox może być trudne, ponieważ inne infekcje i stany mogą wyglądać podobnie.Ważne jest, aby odróżnić mpox od ospy wietrznej, odry, bakteryjnych infekcji skóry, świerzbu, opryszczki, kiły, innych infekcji przenoszonych drogą płciową i alergii związanych z lekami.
Osoba chora na mpox może również cierpieć na inną infekcję przenoszoną drogą płciową, taką jak opryszczka.Alternatywnie, dziecko z podejrzeniem mpox może również chorować na ospę wietrzną.Z tych powodów badania mają kluczowe znaczenie, aby ludzie mogli jak najszybciej rozpocząć leczenie i zapobiec dalszemu rozprzestrzenianiu się wirusa.
Preferowanym testem laboratoryjnym na obecność mpox jest wykrywanie wirusowego DNA za pomocą reakcji łańcuchowej polimerazy (PCR).Najlepsze próbki diagnostyczne pobiera się bezpośrednio z wysypki – skóry, płynu lub strupów – pobierając energicznie wymazem.W przypadku braku zmian skórnych badanie można wykonać z wymazu z jamy ustnej i gardła, odbytu lub odbytu.Nie zaleca się badania krwi.Metody wykrywania przeciwciał mogą nie być przydatne, ponieważ nie rozróżniają różnych ortopokswirusów.
Zestaw szybkiego testu na antygen wirusa ospy małpiej został specjalnie zaprojektowany do wykrywania in vitro antygenu wirusa ospy małpiej w próbkach wydzieliny ludzkiego gardła i jest przeznaczony wyłącznie do użytku profesjonalnego.W tym zestawie testowym zastosowano zasadę immunochromatografii złotem koloidalnym, w której obszar wykrywania membrany nitrocelulozowej (linia T) jest pokryty mysim przeciwciałem monoklonalnym 2 przeciwko wirusowi ospy małp (MPV-Ab2), a obszar kontroli jakości (linia C) jest pokryty kozim przeciwciałem poliklonalnym IgG przeciwko mysim IgG i znakowanym złotem koloidalnym mysim przeciwciałem monoklonalnym 1 przeciwko wirusowi ospy małp (MPV-Ab1) na oznaczonej złotem podkładce.
Podczas testu, po wykryciu próbki, antygen wirusa ospy małp (MPV-Ag) w próbce łączy się ze znakowanym złotem koloidalnym (Au) mysim przeciwciałem monoklonalnym 1 przeciw wirusowi ospy małp, tworząc (Au-Mouse przeciw wirusowi ospy małp) kompleks immunologiczny przeciwciała monoklonalnego 1-[MPV-Ag]), który przepływa do przodu w błonie nitrocelulozowej.Następnie łączy się z opłaszczonym mysim przeciwciałem monoklonalnym 2 przeciw wirusowi ospy małp, tworząc podczas testu aglutynację „(Au MPV-Ab1-[MPV-Ag]-MPV-Ab2)” w obszarze wykrywania (linia T).
Pozostałe mysie przeciwciało monoklonalne 1 przeciwko wirusowi ospy małp, znakowane złotem koloidalnym, łączy się z kozim przeciwciałem poliklonalnym przeciwko mysim wirusom IgG opłaszczonym na linii kontroli jakości, tworząc aglutynację i wywołując zabarwienie.Jeżeli próbka nie zawiera antygenu wirusa ospy małp, obszar wykrywania nie może utworzyć kompleksu immunologicznego i jedynie obszar kontroli jakości utworzy kompleks immunologiczny i zabarwi się.Zestaw testowy zawiera szczegółowe instrukcje umożliwiające specjalistom bezpieczne i skuteczne przeprowadzenie testu u pacjentów w ciągu 15 minut.
Czas publikacji: 25 lipca 2023 r